Hier finden Sie Informationen zu Vorsorge, Diagnose und Therapie verschiedener und proktologischer Erkrankungen im unteren Verdauungstrakt.
Wählen Sie aus den unteren Themenbereichen.
Der Mastdarm, Enddarm
 Wichtig in diesem Bereich der Proktologie (Lehre der Erkrank-
Wichtig in diesem Bereich der Proktologie (Lehre der Erkrank-
ungen des Enddarms) ist die Ähnlichkeit von Symptomen bei harmlosen proktologischen Erkrankungen und bei Mast-
darmkrebs (Rektumkarzinom).
Diagnostische Methoden
Rektal-digitale Inspektion:
Untersuchung von After und Mastdarm mit dem tastenden Finger.
Mastdarmspiegelung (Rektoskopie oder Proktoskopie):
Die Untersuchung ist schmerzlos und erfolgt mit einem starren Endoskop bis etwa 8 bis 15cm Höhe. Gleichzeitig können Gewebeproben (Biopsien) entnommen werden. Die Vorbereitung zu dieser ambulanten Untersuchung erfolgt durch einen Einlauf.
Ultraschall:
Ultraschalluntersuchung durch den After (transrektale Sonographie).
Darmpolypen
Polypen sind als Vorstufen von Darmkrebs zu betrachten und müssen entfernt werden. Dies kann durch die elektrische Schlinge mit dem Coloskop erfolgen. Die Polypenabtragung ist auch unter direkter Sicht, durch den After hindurch möglich.
Behandlung:
Zur Entfernung von breitbasigen Polypen im Mastdarm eignet sich die Transanal Endoskopische Mikrochirurgie (TEM). Die TEM erfolgt in Vollnarkose am gereinigten Darm. Zu diesem Zweck müssen etwa 3 Liter Darmspüllösung am Operationsvortag eingenommen werden. Bei der TEM wird ein abgerundetes Rohr (Operationsrektoskop) mit mehreren Kanäle in den Mastdarm eingeführt. Sie beherbergen die Staboptik mit angeschlossener Videokamera und unterschiedliche Arbeitsinstrumente (Pinzetten, Zangen, elektrische Häkchen und Sauger).
Bei der TEM wird ein abgerundetes Rohr (Operationsrektoskop) mit mehreren Kanäle in den Mastdarm eingeführt. Sie beherbergen die Staboptik mit angeschlossener Videokamera und unterschiedliche Arbeitsinstrumente (Pinzetten, Zangen, elektrische Häkchen und Sauger).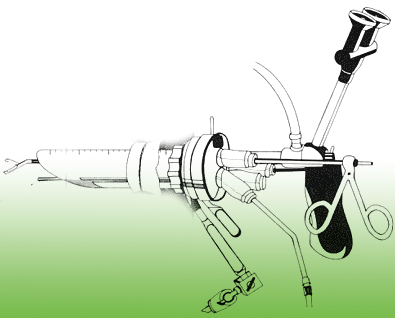
Durch die druckkontrollierte CO2-Gaszufuhr ergeben sich im Mastdarm gute Sicht- und Manipulationsbedingungen. Der Operateur sieht die von der Videokamera übertragenen vergrößerten Bilder der Mastdarmschleimhaut am Monitor. Er kann auf diese Weise Polypen und größere Darmwandanteile punktgenau mit den Instrumenten entfernen und den entstandenen Defekt durch Nähte verschließen.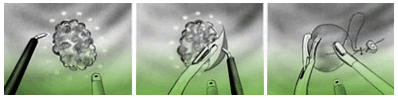
Für den schrittweisen Kostaufbau verbleibt der Patient etwa 5 bis 6 Tage im Spital.
Vorteile für den Patienten bestehen in der postoperativen Schmerzfreiheit und in der Verhinderung von nochmaligem Auftreten von Polypen.
In Einzelfällen eignet sich dieses Verfahren auch zur Entfernung von Mastdarmkrebs im Frühstadium, wodurch auf eine Bauchoperation verzichtet werden kann.
Mastdarmkrebs
Symptome bei Darmpolypen und Mastdarmkrebs: Gewebeneubildungen im Darm zeigen nur in etwa 40 % der Fälle Symptome und bleiben daher häufig lange Zeit hindurch unentdeckt.
Symptome:
- Blutverlust beim Stuhlgang (verborgene Blutverluste sind durch einen chemischen Test, den Hämocculttest, nachweisbar)
- Veränderungen der Stuhlgewohnheiten
- lang anhaltende Verstopfungen oder Durchfälle
- Schleimabsonderungen und Schmerzen beim Stuhlgang
- Starke Bauchschmerzen als Folge eines Darmdurchbruches (Perforation) mit Bauchfellentzündung (Peritonitis)
- Stuhl- und Windverhalten bei fortgeschrittenem Tumor mit Darmverschluß (Ileus)
Untersuchungsmethoden:
An erster Stelle steht die Darmspiegelung (Coloskopie) mit der Möglichkeit Gewebeproben (Biopsien) zu entnehmen. Weiters die Röntgenkontratsmitteluntersuchung (Irrigoskopie). Untersuchungen für den Nachweis von Tumorabsiedelungen (Metastasen) sind Ultraschall (Sonographie), Computertomographie (CT), Magnetresonanztomographie (MRT) und Lungenröntgen.
Behandlung von Darmpolypen, Mastdarmkrebs:
Um den Darm vorzubereiten, müssen etwa 3 Liter Darmspüllösung am Operationsvortag eingenommen werden. Die Operation erfolgt in Vollnarkose. Bei jedem Operationsverfahren besteht das Ziel in der Entfernung des krebsbefallenen Darmsegmentes und der zugehörigen Lymphknoten. Im Falle von Mastdarmkrebs gilt zusätzlich das besondere Interesse dem Erhalt des Schließmuskels. Manchmal muß bei der Entfernung von Mastdarmskrebs ein künstlicher Darmausgang (Colostomie) angelegt werden. Er dient dann meist über nur wenige Wochen als Schutz für die neu geschaffene Darmverbindung (Anastomose).
In seltenen Fällen, bei afternahen Tumoren, ist die Rückoperation nicht mehr möglich.
Für die Entfernung von Mastdarmkrebs in einem frühen Tumorstadium eignet sich vielfach die TEM (Transanal Endoskopische Mikrochirurgie).
Colitis ulcerosa
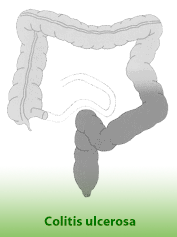 Im Falle der Colitis finden sich die entzündlichen Veränderungen der Darmschleimhaut und Geschwüre vor allem im Mastdarm und in der linken Dickdarmhälfte, gelegentlich auch im gesamten Dickdarm. Das Risiko an Krebs zu erkranken ist um das 8 bis 20-fache gegenüber der Normalbevölkerung erhöht.
Im Falle der Colitis finden sich die entzündlichen Veränderungen der Darmschleimhaut und Geschwüre vor allem im Mastdarm und in der linken Dickdarmhälfte, gelegentlich auch im gesamten Dickdarm. Das Risiko an Krebs zu erkranken ist um das 8 bis 20-fache gegenüber der Normalbevölkerung erhöht.Die Ursache für die Entstehung entzündlicher Darmerkrankungen ist noch nicht geklärt. Maßgeblich dürften erbliche, infektiöse, immunologische und psychische Faktoren sein.
Symptome:
Bei der Colitis ulcerosa kommt es meist zum schubweisen Auftreten krampfartiger Schmerzen im linken Unterbauch mit schleimig-eitrigen Durchfällen. In den Intervallen sind die Patienten symptomfrei.
Untersuchungsmethoden:
- Klinische Untersuchung
- Laboruntersuchungen zum Nachweis von Blut- und Eisenverlust und Entzündungen
- Ausschluß einer infektiösen Ursache für den chronischen Durchfall durch eine Stuhluntersuchung
- Röntgenuntersuchung mit Kontrastmittel
- Spiegelung (Koloskopie) mit der Entnahme von Gewebeproben (Biopsien)
- Kapselendoskopie
Behandlung chronisch entzündlicher Darmerkrankungen:
Diätätische Maßnahmen bei Unverträglichkeit von Laktose (in 30 % bei Colitis ulcerosa) und von bestimmten Nahrungsmitteln. Bei Colitis ulcerosa kommen entzündungshemmende Medikamente in Form von Tabletten und Einläufen zur Anwendung.
Die Behandlung sollte während eines Schubes, aber auch dazwischen erfolgen, wobei auch Kortison erforderlich sein kann.
Manchmal ist die chirurgische Entfernung von blutenden, durchgebrochenen oder verengten Darmabschnitten notwendig. Die Entfernung entzündlich veränderter Darmabschnitte im Rahmen einer Colitis ulcerosa erfolgt gegebenenfalls unter dem Gesichtspunkt der Krebsvorbeugung.
Das Risiko für Dickdarm- oder Mastdarmkrebs steigt nach 10-jährigem Bestehen der Erkrankung stark an, sodass - je nach Ausbreitung der Erkrankung - die Entfernung des gesamten Dickdarmes in Betracht gezogen werden muß.
Vorfall (Prolaps)
 Man unterscheidet zwischen Analprolaps (Vorfall des Afters) und Rektumprolaps (Mastdarmvorfall).
Man unterscheidet zwischen Analprolaps (Vorfall des Afters) und Rektumprolaps (Mastdarmvorfall).Bei ersterem kann die Methode nach Longo angewendet werden. Der Eingriff wird in Vollnarkose vorgenommen.
Durch ein Spezialinstrument wird im Mastdarm ein Schleimhautzylinder ausgestanzt. Der Verschluß des entstandenen Defektes erfolgt durch eine maschinelle Klammernaht.
Beim Mastdarmvorfall besteht die Behandlung mit dem Bauchspiegel (laparoskopische Mastdarmfixation) in der Befestigung des Mastdarms am Kreuzbein.
Der After
 Der After oder (medizinisch) Anus ist das Ende des Darmes. Da am After eine Vielzahl von Nerven enden, ist er sehr empfindlich. Der After ist für viele Menschen eine Tabuzone, über die ungern gesprochen wird, sodass wichtige Untersuchungen oft aus falschem Schamgefühl unterbleiben.
Der After oder (medizinisch) Anus ist das Ende des Darmes. Da am After eine Vielzahl von Nerven enden, ist er sehr empfindlich. Der After ist für viele Menschen eine Tabuzone, über die ungern gesprochen wird, sodass wichtige Untersuchungen oft aus falschem Schamgefühl unterbleiben.
Diagnostische Methoden
Rektal-digitale Inspektion:
Untersuchung des Afters mit dem tastenden Finger.
Spiegelung (Rektoskopie oder Proktoskopie):
Die Untersuchung ist schmerzlos und erfolgt mit einem starren Endoskop bis etwa 8 bis 15cm Höhe. Gleichzeitig können Gewebeproben (Biopsien) entnommen werden. Die Vorbereitung zu dieser ambulanten Untersuchung erfolgt durch einen Einlauf.
Ultraschall:
Ultraschalluntersuchung durch den After (transrektale Sonographie).
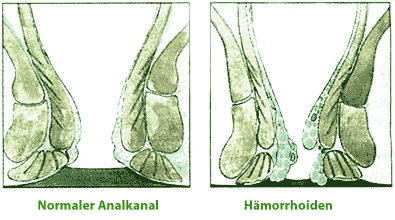
Hämorrhoiden
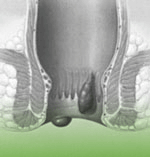 Man versteht darunter knotenförmige, gestaute Venen unter der Afterschleimhaut. Etwa drei Viertel aller Menschen sind davon betroffen. Beim Auftreten von Beschwerden spricht man vom sogenannten Hämorrhoidalleiden.
Man versteht darunter knotenförmige, gestaute Venen unter der Afterschleimhaut. Etwa drei Viertel aller Menschen sind davon betroffen. Beim Auftreten von Beschwerden spricht man vom sogenannten Hämorrhoidalleiden.Ursachen des Hämorrhoidalleidens:
Bindegewebsschwäche, chronische Verstopfung, sitzende Tätigkeit, Pressen bei der Geburt.
Symptome:
Hellrote Blutauflagerungen auf dem Stuhl, Schmerzen in der Umgebung des Afters, Jucken, Brennen und Nässen.
Man unterscheidet vier Schweregrade:
- I° deutliche Venenerweiterungen des Hämorrhoidalpolsters
- II° Hämorrhoiden, die beim Pressen vor den Anus treten
- III° ständiger Vorfall der Hämorrhoiden, die zurückgedrückt werden können
- IV° Komplikationen des Hämorrhodalleidens
o Perianalthrombose (schmerzhafte, prall mit gestocktem Blut gefüllte Hämorrhoide)
o Vorfall verhärteter Hämorrhoiden, die nicht zurückgebracht werden können.
Die Therapie richtet sich nach dem Schweregrad der Erkrankung:
Stadium I und II:
- Sitzbäder, abschwellende Salben und Zäpfchen
- Verödung der Hämorrhoiden durch ein Sklerosierungsmittel (Injektionsmethode)
- Infrarotbestrahlung
- Abbinden der Knoten mit Gummiband (Gummibandligatur)
- H.A.L.-Verfahren (Ultraschallunterstützte Unterbindung der Hämorrhoidalarterien): Blutgefäße, die für die Speisung der Hämorrhoidalknoten verantwortlich sind, werden mittels Ultraschallsonde sichtbar gemacht und durch schmerzlose Nähte unterbunden. Durch Einschränkung der Blutzufuhr kommt es in den folgenden 2-3 Wochen zur Schrumpfung der Hämorrhoidenknoten.
Stadium III und IV:
Entfernung der Hämorrhoidalknoten auf operativem Wege (Operation nach Milligan-Morgan bzw. Parks). Der Eingriff erfolgt in Vollnarkose oder rückenmarksnaher Anästhesie (Kreuzstich).
Die Hämorrhoidalknoten werden weggeschnitten und die zuführenden Blutgefäße unterbunden. Nach Einnahme eines Abführmittels treten beim ersten Stuhlgang nur geringe Beschwerden auf. Die postoperative Aufenthaltsdauer beträgt 1-2 Tage.
Nachbehandlung:
- Einhaltung analhygienischer Maßnahmen
- Sitzbäder (3-4 Wochen)
- viel Trinken
- faser- und ballaststoffreiche Kost
- milde Abführmittel um die Stuhlkonsistenz herabzusetzen
- körperliche Bewegung zur Begünstigung von regelmäßigem Stuhlgang
- Medikamente mit abschwellender Wirkung wie z. B. Flavonoide und lokal kühlende Gele
- regelmäßige Wundkontrollen
Operation nach Longo:
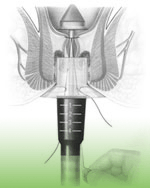 Bei fortgeschrittenen Stadien und beim Analprolaps wird die Operation nach Longo angewandt. Der Eingriff wird in Vollnarkose vorgenommen.
Bei fortgeschrittenen Stadien und beim Analprolaps wird die Operation nach Longo angewandt. Der Eingriff wird in Vollnarkose vorgenommen.Durch ein Spezialinstrument wird im Mastdarm ein Schleimhautzylinder ausgestanzt. Der Verschluß des entstandenen Defektes erfolgt durch
eine maschinelle Klammernaht.
In der Folge verschwinden die Hämorrhoiden einerseits durch die entstandene Raffung der Schleimhaut, andererseits durch die Unterbrechung der Blutzufuhr zu den Hämorrhoidalknoten.
Vorteile sind der beschwerdefreie postoperative Verlauf und der verkürzte Spitalsaufenthalt.
Maßnahmen zur Verhinderung von Hämorrhoiden:
Es sollte auf weichen Stuhlgang geachtet und heftiges Pressen auf der Toilette vermieden werden. Daher sollte man viel trinken und ballaststoffreiche Nahrung bevorzugen. Wichtige Faktoren sind auch Hygienemaßnahmen im Analbereich und das Vermeiden von Übergewicht.
Analfissuren, Marisken, Abszesse und Fisteln,
Vorfall, Stuhlinkontinenz
Dies sind schmerzhafte Einrisse der Afterschleimhaut, die mit Blutungen beim Stuhlgang einhergehen. Akute Fissuren werden mit nitrohältigen Salben behandelt. Bei chronischem Verlauf wird der Einriss oberflächlich ausgeschnitten und einengende Fasern des äußeren Schließmuskels durchtrennt.
Marisken
Dies sind harmlose „Hautzipfel" am äußeren Ende des Analkanales, die chirurgisch entfernt werden.
Abszesse und Fisteln
Abszesse treten als Folge von Verstopfungen spezieller Drüsen im Analkanal auf. Die chirurgische Behandlung besteht in der Eröffnung und Entleerung des Abszesses. Anschließend muß die Abszesshöhle bis zur Reinigung offengehalten werden.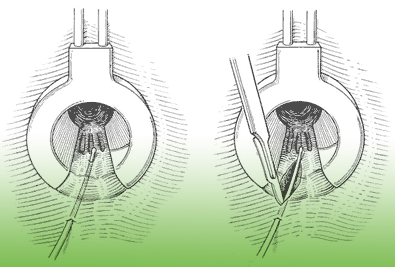
Fisteln werden abhängig von ihrem Verlauf entweder gleich entdacht oder in mehreren Schritten zur Abheilung gebracht.
Vorfall (Prolaps)
Man unterscheidet zwischen Analprolaps (Vorfall des Afters) und Rektumprolaps (Mastdarmvorfall). Bei ersterem kann die Methode nach Longo angewendet werden.
Stuhlinkontinenz
Die Stuhlinkontinenz ist durch das Unvermögen charakterisiert, den Stuhl zurück zu halten. Die Behandlung erfolgt durch Stuhlregulation mittels Diät, Training der Beckenbodenmuskeln mit und ohne elektrische Stimulation (Biofeedback) und durch chirurgische Reparatur des Schließmuskels.
