Hier finden Sie Informationen zu Vorsorge, Diagnose und Therapie verschiedener Erkrankungen im oberen Verdauungstrakt.
Wählen Sie aus den unteren Themenbereichen.
Die Speiseröhre (Ösophagus)
Die Speiseröhre ist ein schlauchförmiges
Hohlorgan von etwa 30 cm, das den Rachen mit dem Magen verbindet. Durch
sie gelangen die Speisen zum Magen. Verschiedene Erkrankungen können die
Funktion der Speiseröhre und Ihr Wohlbefinden behindern.
Untersuchungsmethoden:
Spiegelung (Ösophago-Gastroskopie)
Neben der Beurteilung der Schleimhaut können auch Gewebeproben durch kleine Zangen und Schlingen (Biopsien) entnommen werden.
Operative
Eingriffe sind ebenso möglich. Diese umfassen blutstillende Maßnahmen
durch Strom, Laser, und Argongas, Entfernung von gut- und bösartigen
Vorwölbungen der Schleimhaut (Polypen), Entfernung von Fremdkörpern und
Aufdehnung von Verengungen.
Weiters sind Untersuchungen mittels Ultraschall (Endosonographie) möglich.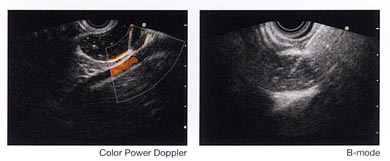
Röntgendurchleuchtung
Mit
Hilfe der Röntgenuntersuchung mit Kontrastmittel können sowohl
Innenauskleidung als auch Funktion der Speiseröhre sichtbar gemacht
werden.
Säure- und Druckmessung (pH- und Manometrie)
Zu diesem
Zweck wird eine dünne Sonde, die Daten über Druck- und Säurewerte
ermittelt bis zum untersten Anteil der Speiseröhre vorgeschoben.
Impedanzmessung
Nicht
immer entstehen Refluxbeschwerden durch den sauren Reflux. Ein neues
Verfahren, die sog. Impedanzmessung, erfolgt gemeinsam mit der pH-
Metrie und ermöglicht bei Patienten auch den nicht sauren Reflux
nachzuweisen. Dabei wird der elektrische Widerstand des Magensaftes, der
in der Speiseröhre zurückfließt, gemessen. Eine dünne Sonde wird völlig
schmerzfrei über die Nase bis in die Speiseröhre und weiter in den
Magen vorgeschoben. Diese liefert die erforderlichen Daten an einen
tragbaren Computer den der Patient, in Form eines kleinen Kästchens,
über 24 Stunden mit sich trägt.
Zusätzliche
Impulse werden dadurch ausgelöst, dass der Patient unterschiedliche
Knöpfe am Computer betätigt. Dies ist z. B. der Fall wenn er Sodbrennen
oder einen Hustenreiz verspürt, aber auch vor dem Essen, Schlafen oder
Aufstehen.
Auf diese Weise ist es möglich Ursachen und
Zusammenhänge der Refluxbeschwerden im Vergleich mit den herkömmlichen
Verfahren (pH-Metrie und Manometrie) genauer abzuklären.
Dadurch
ist es möglich beim Patienten eine wirklich „maßgeschneiderte" Therapie
durchführen. Sie besteht entweder in der Behandlung mit hochwirksamen
Medikamenten, wie z.B. Protonenpumpeninhibitoren (PPI), oder in der
Antirefluxchirurgie (laparoskopische Fundoplikatio).
Refluxerkrankung und Ösophagitis
Die Refluxkrankheit (GERD) hat sich in den
letzten Jahren in den modernen Industrieländern zur häufigsten
Erkrankung des Magendarmtraktes entwickelt (Erkrankung des 21.
Jahrhunderts).
Die Speiseröhre ist ein muskulöser Schlauch, der
die Mundhöhle mit dem Magen verbindet. Sowohl der Beginn als auch das
Ende werden von einem Schließmuskel begrenzt. Der untere Schließmuskel
setzt sich aus Anteilen des Zwerchfells zusammen. er wirkt wie ein Schutzventil welches das zurückfließen des Speisebreies in die Speiseröhre verhindert.
Bei einem Defekt kann der saure Mageninhalt ungehindert in die Speiseröhre zurückfließen (Reflux) und zu einer Schädigung der Schleimhaut führen (Refluxösophagitis).
Dies kommt häufig bei einem Zwerchfellbruch (Hiatushernie) vor.
In diesem Fall sind oberste Magenanteile, manchmal auch der ganze Magen, in den Brustraum verlagert.
Neben dem Zwerchfellbruch wirken folgende Faktoren refluxfördend:
Mahlzeiten:
Je voller der Magen, desto stärker ist der Reflux
Nahrungsmittel:
Süße Speisen, Pfefferminz, Kaffee und Alkohol schwächen die Funktion des Schließmuskels.
Übergewicht: Der Druck in der Bauchhöhle ist erhöht wodurch der Mageninhalt und die Speiseröhre hochgedrückt werden.
Rauchen: Rauchen hemmt die Funktion des Schließmuskels
Schwangerschaft:
Neben den Druck auf den Magen durch die vergrößerte Gebärmutter führt der veränderte Hormonspiegel zu einer Entspannung des Schließmuskels.
Symptome:
Leitsymptom
der Refluxerkrankung ist Sodbrennen. Darunter leiden etwa 10 % aller
Erwachsenen. Weitere Symptome sind Druckgefühl und Schmerzen hinter dem
Brustbein, saures Aufstoßen und Schluckbeschwerden.
Im Liegen
kann aufgrund der Schwerkraft der saure Mageninhalt bis in den Hals
fließen und über die Luftröhre sogar in die Lunge gelangen. Dies kann zu
nächtlichen Hustenattacken, Asthmaanfällen und Kehlkopfproblemen
führen.
Man unterscheidet verschiedene Schweregrade je nach Häufigkeit des Auftretens:
1.) Natürlicher Reflux: Er tritt selten auf, vor allem aber nach fettreicher Nahrung oder nach Alkoholgenuss.
2.) Refluxkrankheit: Der Rückfluss tritt gehäuft auf und ist mit Beschwerden verbunden.
3.)
Refluxösophagitis: Dies ist eine Entzündung der
Speiseröhren-Schleimhaut durch die andauernde Reizung der Schleimhaut
durch die Säure.
Falls Sie oft saures Aufstoßen oder
Sodbrennen haben oder die Beschwerden sehr beeinträchtigend sind,
sollten Sie einen Arzt aufsuchen. Der Arzt wird dann beurteilen, ob
weitere Untersuchungen notwendig sind, zum Beispiel eine Gastroskopie.
Er entscheidet, welches Medikament Sie gegebenenfalls einnehmen müssen.
Krankheitsverlauf:
Zu
den Komplikationen der nicht rechtzeitig behandelten Refluxerkrankung
zählt in erster Linie die Entzündung der Speiseröhre
(Refluxösophagitis), die mit Blutungen und der narbigen Schrumpfung
einhergehen kann.
Barrett:
In etwa 10% aller Patienten mit Refluxerkrankung kommt es zum Auftreten der sog. Barrett Schleimhaut in der Speiseröhre (Ösophagus). Es handelt sich dabei um eine Vorstufe von Speiseröhrenkrebs. Dieser entsteht bei etwa zwei von 100, wenn Untersuchungen an Patienten mit Barrett-Ösophagus über 10 Jahre erfolgen.
Das lebenslange Krebsrisiko bei Patienten mit einer Barrett Schleimhaut beträgt etwa 5% - 8%.
Um das Auftreten von Speiseröhrenkrebs bei Patienten mit einer Barrett Schleimhaut rechtzeitig zu erkennen und zu verhindern
sind daher regelmäßige endoskopische Untersuchungen mit Gewebeentnahmen und feingewebliche Untersuchungen notwendig.
Auf die Schleimhaut beschränkte Vorstufen von Speiseröhrenkrebs können mit Hilfe eines elektrischen Messers und/oder Radiofrequenz –Ablation, endoskopisch, also ohne Operation entfernt werden.
Bei der gefährlichsten Komplikation, dem
Speiseröhrenkrebs (Adenocarcinom), handelt es sich um eine Tumorart, die
in westlichen Industrieländern in den letzten Jahren besonders stark
zugenommen hat. Als Vorstufe von Speiseröhrenkrebs kommt es zum
Auftreten der sogenannten Barrettschleimhaut, die mit einem bis zu
8-fach erhöhten Krebsrisiko einhergeht.
Bei einer
„Barrett-Speiseröhre" sollten daher endoskopische Kontrollen mit
Gewebeuntersuchungen (Biopsien) in ein- bis zweijährigen Abständen
durchgeführt werden.
Barrett Therapie durch
Radiofrequenz- Ablation mit HALO:
Dies ist ein effektives endoskopisches Verfahren zur schmerzfreien Entfernung der Barrettschleimhaut.
Die Verödung erfolgt durch computergesteuerten Gewebekontakt mit einem Ballon, der an seiner Oberfläche Elektroden trägt. Zur restlosen Entfernung der erkrankten Schleimhautareale sind meist zwei bis drei Anwendungen erforderlich.

Therapie:
Symptome
der Refluxerkrankung, vor allem Sodbrennen und Refluxösophagitis,
werden heute fast immer medikamentös mit säurehemmenden Substanzen, den
sog. Protoneninhibitoren (PPI), behandelt.
Die
Antirefluxoperation mit dem Bauchspiegel (laparoskopische Fundoplikatio)
stellt die chirurgische Therapie der Refluxerkrankung dar. Der Eingriff
erfolgt ohne Bauchschnitt.
Eine Operation erweist sich in folgenden Fällen als notwendig:
1.)
Refluxpatienten, die auch auf eine hohe Dosis eines die Magensäure
hemmenden Medikamentes (PPI) nicht ansprechen („konservative
Behandlungsversager")
2.) Patienten mit häufigem Sodbrennen und
zusätzlichem Zwerchfellbruch, für die eine jahrelange Behandlung mit PPI
nicht in Frage kommt.
3.) Patienten mit starken Beschwerden aufgrund eines ausgeprägten Zwerchfellbruches.
Endoskopische Antirefluxverfahren (Endoplikator und Esophyx – System)
Ziel ist die Wiederherstellung der Funktion des untersten Schließmuskels der Speiseröhre. Bei einem Zwerchfellbruch erfolgt dies durch Einengung des Speiseröhren-Magen Übergangsteiles auf endoskopischem Weg. Neu dabei ist, dass durch spezielle Nähte der Magenschleimhaut mitsamt der darunter liegenden Muskelschicht eine 3- 4cm lange refluxvermindernde Klappe erzeugt wird. Der Eingriff erfolgt meist in Narkose.
Speiseröhrenkrebs (Ösophaguskarzinom)
Dies ist ein bösartiger Tumor, der häufig Tochtergeschwülste (Metastasen) in benachbarten Lymphknoten, Leber und Lunge bildet. Er tritt bevorzugt bei Männern über dem 60. Lebensjahr auf.
Ursachen:
Das Tumorwachstum wird durch Rauchen, harte alkoholische Getränke, geräucherte und gepökelte Nahrung, sowie Verätzungen begünstigt. Prädisponierend kann ein Barrettösophagus sein.
Symptome:
Diese treten meist erst dann auf, wenn die Nahrungspassage behindert ist. Es kommt zu Schluckbeschwerden, Erbrechen, Schmerzen hinter dem Brustbein und zur Gewichtsabnahme.
Untersuchungen: Spiegelung (Ösophagogastroskopie) mit Entnahme von Gewebeproben (Biopsien), Ultraschall (Endosonographie), Kontrastmittelröntgen, Computertomographie (CT) und Magnetresonanztomographie (MRT).
Spiegelung (Ösophagogastroskopie) mit Entnahme von Gewebeproben (Biopsien), Ultraschall (Endosonographie), Kontrastmittelröntgen, Computertomographie (CT) und Magnetresonanztomographie (MRT).
Therapie:
Die Operation erfolgt in Abhängigkeit vom Stadium und Ausdehnung des Tumors. Nach Entfernung des betroffenen Speiseröhrenanteils wird der entstandene Defekt durch Hochzug des Magens oder Dickdarmes überbrückt. Eine Bestrahlungs- und Chemotherapie ist meist zusätzlich notwendig. Bei Behinderung der Speisepassage wird auf endoskopischem Weg ein selbstdehnendes Röhrchen aus Metallgeflecht eingelegt.
Achalasie
Es handelt sich um eine Störung der motorischen Funktion der Speiseröhre mit ungenügender Erschlaffung des unteren Speiseröhrenschließmuskels. Die Ursache dieser Erkrankung ist unbekannt. Die Entartung zu einem bösartigen Tumor ist selbst nach Jahren möglich.
Symptome:
Es kommt zu Schluckbeschwerden, krampfartigen Schmerzen hinter dem Brustbein und zum Zurückfließen von unverdauter Nahrung.
Untersuchungen:
Spiegelung der Speiseröhre (Ösophagogastroskopie) sowie Kontrastmittelpassage und Druckmessung (Manometrie).
Therapie: Aufdehnung des unteren Schließmuskels der Speiseröhre (Bougierung) unter endoskopischer und röntgenologischer Kontrolle. Erweiterung des Schließmuskels durch Einspritzung des Medikamentes Botolinum toxinum oder auf operativem Wege mittels Bauchspiegel (Laparoskop) - also ohne Bauchschnitt.
Aufdehnung des unteren Schließmuskels der Speiseröhre (Bougierung) unter endoskopischer und röntgenologischer Kontrolle. Erweiterung des Schließmuskels durch Einspritzung des Medikamentes Botolinum toxinum oder auf operativem Wege mittels Bauchspiegel (Laparoskop) - also ohne Bauchschnitt.
Ausstülpungen der Speiseröhre (Ösophagusdivertikel)
Darunter versteht man sackartige Ausstülpungen der Schleimhaut durch die Wand der Speiseröhre nach außen in Bereichen mit geschwächter Muskulatur. Divertikel finden sich überwiegend am Übergang vom Rachen in die Speiseröhre (Zenker-Divertikel), sonst im unteren Bereich der Speiseröhre.
Symptome:
Die Ansammlung von unverdauten Speiseresten kann in der Folge zu Schluckstörungen, Entzündungen der Speiseröhre und schlechtem Mundgeruch führen. Gelangen Speisereste in die Lunge, sind Hustenattacken und auch die Entwicklung von Lungenabszessen möglich.
Untersuchungen:
Der Nachweis erfolgt durch ein Kontrastmittelröntgen der Speiseröhre und mittels Endoskopie.
Therapie:
Bei der offenen Operation wird das Divertikel vollständig entfernt. Auf endoskopischen Wege erfolgt der Eingrif mit einem speziellen Endoskop, dabei kommt ein Klammernahtgerät oder Laser zum Einsatz.
Antirefluxoperation mit dem Bauchspiegel
(Laparoskopische Fundoplikatio):
Während die medikamentöse Behandlung der Refluxerkrankung nur
die Eindämmung der Symptome bewirkt, stellt die Antirefluxoperation
die muskuläre Barriere im untersten Speiseröhrenabschnitt wieder
her. Dadurch verbleibt die aggressive Magensäure im Magen und kann
die Schleimhaut der Speiseröhre nicht mehr schädigen.
Die Operation erfolgt in Vollnarkose und ist nahezu immer mit dem Bauchspiegel
(laparoskopisch), also ohne Bauchschnitt,
möglich.
Neben der, für Bauchspiegel und Videokamera erforderlichen Sonde
werden noch 3 weitere Sonden über 5 bis 10 mm lange Hautschnitte
in die Bauchhöhle eingebracht.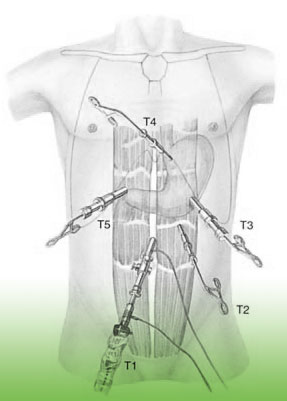
Erster Schritt ist die Annäherung der auseinandergewichenen Zwerchfellschenkel
durch nicht auflösbare Nähte.
Anschließend wird eine Manschette aus der Magenwand gebildet,
die entweder vollständig (360°: Fundoplikatio nach Nissen) oder
teilweise (270°: Fundoplikatio nach Toupet) um den untersten Teil
der Speiseröhre gelegt und mit Nähten fixiert wird. 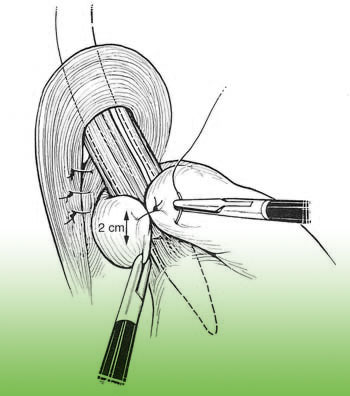
So wird die Barrierefunktion des unteren Speiseröhrenschließmuskels
gegenüber der Magensäure wiederum hergestellt. Weiters verbleibt
dadurch der Magen im Bauchraum.
Die Entlassung aus dem Krankenhaus erfolgt meist am 3. Tag nach der
Operation. Schluckbeschwerden sind vorübergehend möglich. Sodbrennen
und andere Symptome der Refluxerkrankung verschwinden rasch.
Endoskopische Antirefluxverfahren
Endoskopische Antirefluxverfahren:
Als Alternative zur laparoskopischen Fundoplikatio können auch endoskopische Antirefluxverfahren zum Einsatz kommen.
Diese Behandlungen sind für jene Patienten geeignet, die nur einen
kleinen Zwerchfellbruch haben.
Endoskopische Gastroplastie:
Durch maschinelle Vollwandnähte am Mageneingang wird eine Art Schließmuskel
gebildet, wodurch das Zurückfließen von Magensäure in
die Speiseröhre verhindert wird. 
Stretta-Methode:
Durch Hitzeeinwirkung einer metalldrahtgespickten Sonde im Schließmuskel
wird dieser wulstartig verstärkt.
Alle diese Methoden verfolgen das Ziel, den defekten Schließmuskel
im untersten Anteil der Speiseröhre wiederherzustellen.
Maßnahmen zur
Vorbeugung einer Refluxerkrankung
- Gewichtsreduktion
- Erhöhung des Kopfteiles beim Schlafen z. B. durch zusätzliche Kopfkissen
- Keine Mahlzeiten weniger als 3 Stunden vor dem Schlafengehen
- Verzicht auf Rauchen, Kaffee und Alkohol
- Möglichst keine fett- und kohlehydratreiche Speisen
- Eiweissreiche Kost
- Vermeidung von hartem Stuhl
- Keine einengende Kleidung
- Abbau von Stress
